¿Qué es la cirugía de Parkinson con estimulación cerebral profunda (DBS)?
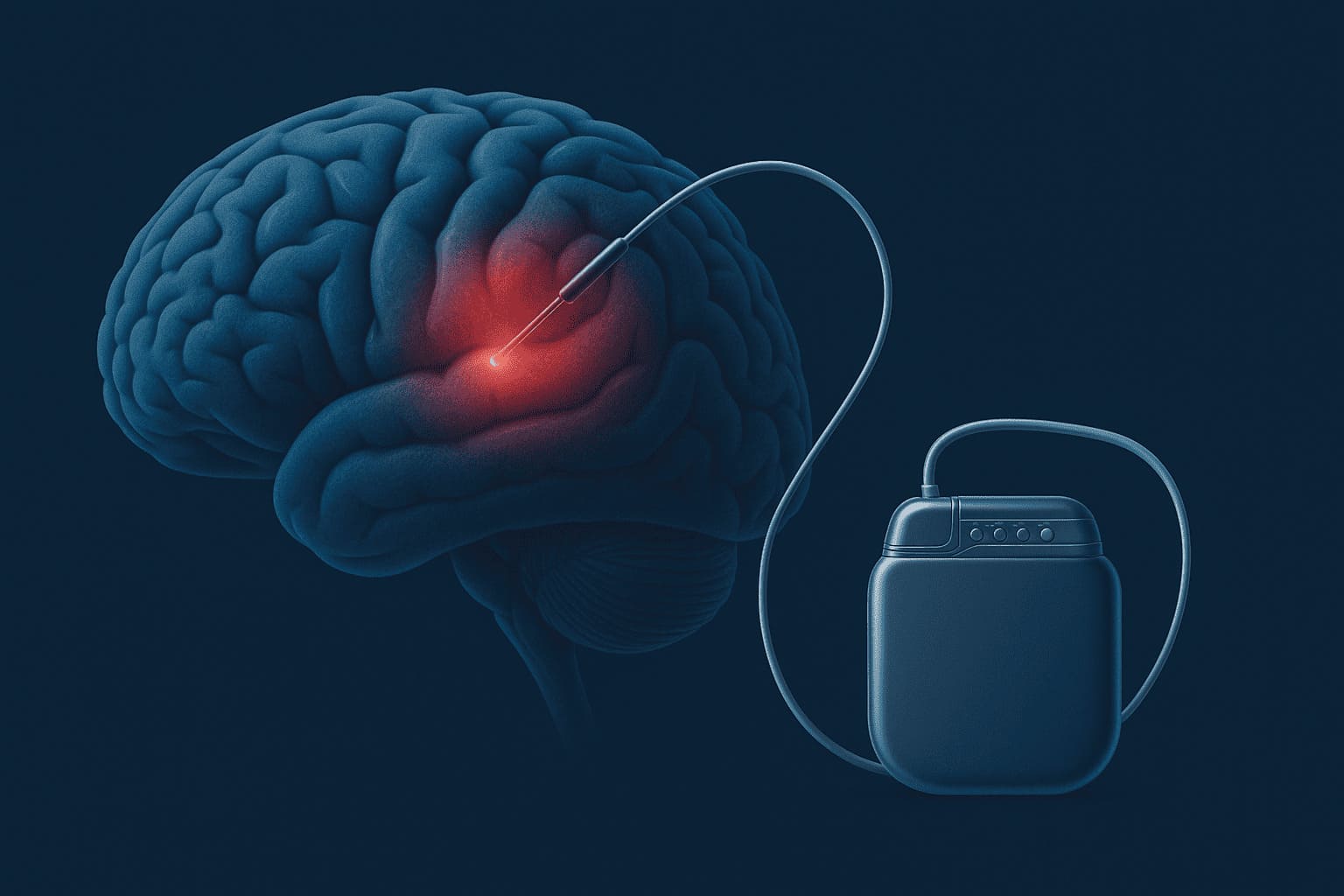
La cirugía de Parkinson con estimulación cerebral profunda, conocida como DBS por sus siglas en inglés (Deep Brain Stimulation), es una técnica avanzada que consiste en implantar electrodos en áreas específicas del cerebro para modular la actividad neuronal. Estos electrodos se conectan a un generador implantado bajo la piel en el pecho, similar a un marcapasos, que envía impulsos eléctricos controlados.
El objetivo de la DBS es mejorar los síntomas motores de la enfermedad de Parkinson como el temblor, la rigidez y la lentitud de movimientos, reduciendo la dependencia de medicamentos y mejorando la calidad de vida de los pacientes.
¿Cuándo está indicada la cirugía de Parkinson con DBS?
No todos los pacientes con Parkinson requieren cirugía. La estimulación cerebral profunda está indicada en casos específicos como:
- Pacientes con Parkinson idiopático que ya no responden adecuadamente a los medicamentos.
- Presencia de fluctuaciones motoras (periodos “on-off”) que afectan la vida diaria.
- Temblor severo que no se controla con tratamiento farmacológico.
- Pacientes sin demencia avanzada ni graves alteraciones psiquiátricas.
La selección adecuada de los candidatos es fundamental. El Dr. José Luis Navarro Olvera y su equipo realizan valoraciones multidisciplinarias que incluyen estudios neurológicos, neuropsicológicos y de imagen para determinar la idoneidad de cada paciente.
¿Cómo funciona la estimulación cerebral profunda?
La DBS no destruye tejido cerebral ni cura la enfermedad. Funciona como un modulador eléctrico que interrumpe los circuitos neuronales anormales responsables de los síntomas motores.
Los impulsos eléctricos enviados por los electrodos permiten:
- Reducir la hiperactividad neuronal en núcleos profundos como el subtálamo o el globo pálido interno.
- Mejorar la coordinación y fluidez de movimientos.
- Disminuir la dosis de medicamentos antiparkinsonianos, reduciendo efectos secundarios como las discinesias.
Procedimiento quirúrgico de la DBS
Planeación preoperatoria
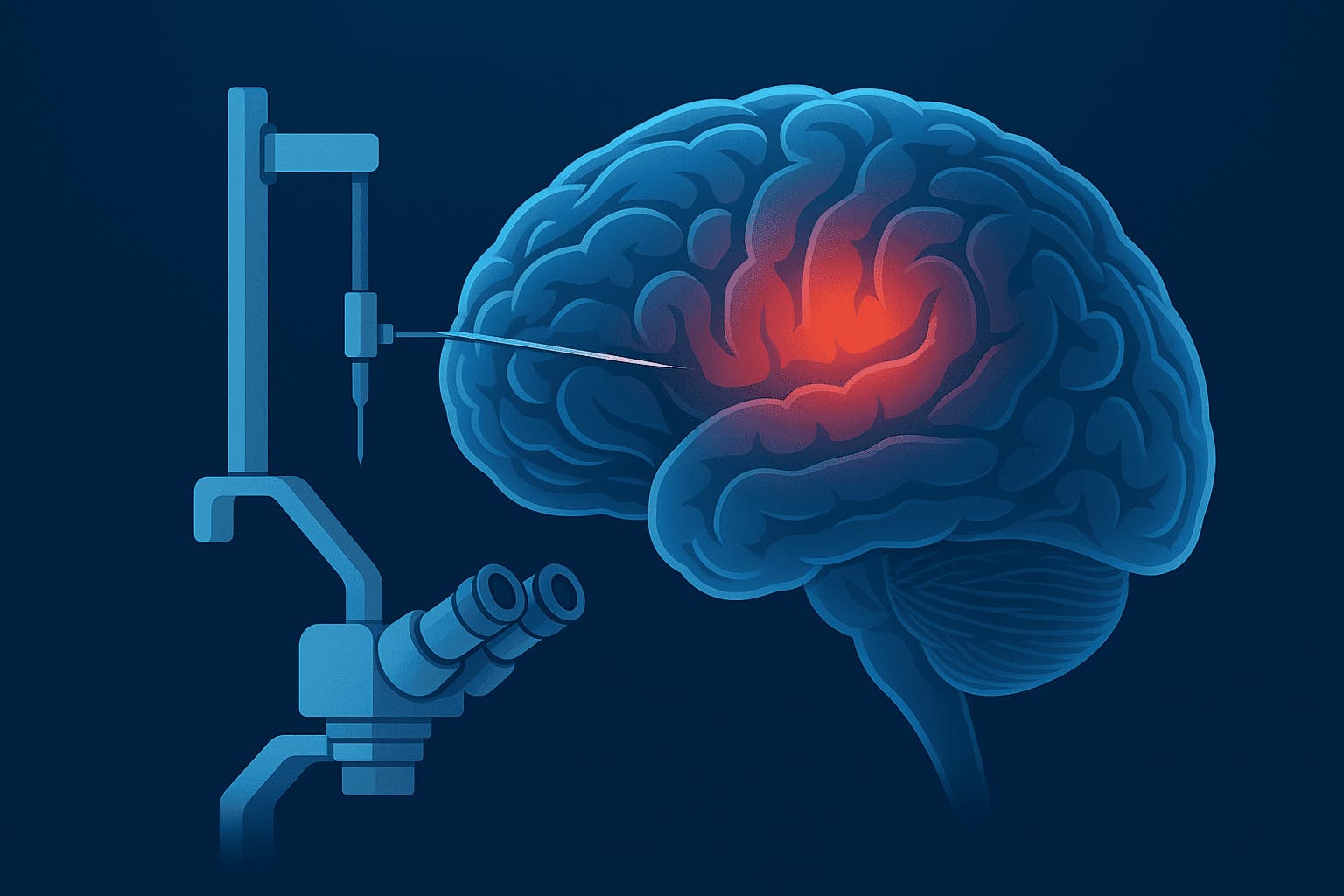
Incluye estudios de resonancia magnética y tomografía para localizar con precisión la diana quirúrgica. Se utilizan sistemas de neuronavegación y planificación estereotáxica.
Implantación de electrodos
Bajo anestesia local o general, se realizan pequeñas incisiones en el cráneo para introducir los electrodos en el núcleo cerebral elegido. Se utilizan técnicas de cirugía estereotáxica para asegurar la precisión milimétrica.
Colocación del generador
Los electrodos se conectan a un generador de impulsos implantado bajo la piel en el tórax. Este dispositivo puede programarse externamente para ajustar la estimulación según la evolución del paciente.
Ajuste y programación
Después de la cirugía, el generador se programa en varias sesiones para lograr el mejor control de los síntomas con la menor estimulación posible.
Beneficios de la cirugía de Parkinson con DBS
- Reducción de los temblores: incluso en casos resistentes a la medicación.
- Mejoría de la rigidez y la lentitud de movimientos.
- Disminución de las discinesias asociadas al uso crónico de levodopa.
- Menor dependencia de medicamentos, lo que reduce efectos adversos.
- Mejora de la calidad de vida, permitiendo mayor autonomía en actividades cotidianas.
Riesgos y complicaciones de la DBS
La cirugía de Parkinson con DBS es segura en manos expertas, pero como cualquier procedimiento neurológico puede tener riesgos:
- Infección o sangrado en el sitio de implantación.
- Movimientos involuntarios o alteraciones transitorias del habla.
- Problemas técnicos con el generador o los electrodos.
La mayoría de las complicaciones son prevenibles y tratables. La experiencia del equipo quirúrgico y el seguimiento estrecho del paciente son clave para minimizar riesgos.
Recuperación y seguimiento tras la cirugía
El ingreso hospitalario suele durar pocos días. La recuperación inicial es rápida, aunque la programación y ajuste del dispositivo puede extenderse durante semanas o meses. Los pacientes requieren revisiones periódicas para adaptar la estimulación y controlar la evolución del Parkinson.
Preguntas frecuentes sobre cirugía de Parkinson con DBS
¿La cirugía de Parkinson cura la enfermedad?
No. La DBS no cura el Parkinson, pero controla los síntomas motores y mejora significativamente la calidad de vida.
¿Cuánto dura la batería del generador?
Dependiendo del modelo, puede durar entre 3 y 5 años. Existen generadores recargables con una vida útil mayor.
¿Puedo suspender los medicamentos tras la cirugía?
No siempre. Generalmente se reduce la dosis, pero la medicación sigue siendo necesaria en la mayoría de los casos.
¿La cirugía es reversible?
Sí. A diferencia de técnicas ablativas, los electrodos y el generador pueden retirarse o apagarse si fuera necesario.
Conclusiones sobre la cirugía de Parkinson con DBS
La estimulación cerebral profunda es uno de los mayores avances en el tratamiento del Parkinson. No cura la enfermedad, pero ofrece un control sintomático significativo, menos dependencia de fármacos y una mejora sustancial de la autonomía del paciente. En manos de especialistas como el Dr. José Luis Navarro Olvera, representa una opción eficaz y segura para quienes cumplen criterios de selección.
Artículos relacionados sobre neurocirugía funcional
- Cirugía con paciente despierto
- Cirugía estereotáxica
- Microcirugía Neuroquirúrgica
- Cirugía Oncológica de SNC
- Neuronavegación
Agendar consulta sobre cirugía de Parkinson con DBS
Si tú o un familiar padecen Parkinson avanzado y desean conocer si son candidatos a estimulación cerebral profunda, agenda tu cita con el Dr. José Luis Navarro: